Процедура тейпирования голеностопного сустава – одна из самых распространенных в спорте и обычной жизни. Часто это возникает из-за того, что человек оступился и появляются сильные болевые ощущения, так как с анатомической точки зрения голеностоп не предполагает боковых наклонов и вращений. Но слишком частые подворачивания, хронический болевой синдром в суставе и прочие неприятные симптомы могут сигнализировать о развитии серьезного заболевания – артроза.
Отсутствие лечения может привести к полному разрушению сустава и другим серьезным последствиям для организма. Поэтому лучше распознать болезнь на ранних стадиях, проходить соответствующие лечебные курсы и сохранить возможность активной жизни. Причем можно воспользоваться не только медикаментозной терапией, но и вспомогательными мерами – лечебной физкультурой, тейпированием голеностопа и физиолечением.
Симптоматика, стадии заболевания
При артрозе у человека наблюдается поражение суставного хряща. Такая хроническая патология развивается постепенно – хрящ попросту становится тоньше и медленно разрушается. Если на первых этапах больного беспокоят незначительные симптомы, которые носят непостоянных характер, то со временем это может привести к полному ограничению подвижности сустава и человек уже не сможет передвигаться.
Если процесс разрушения хрящевой поверхности сустава уже запущен, то полностью обратить его уже невозможно. Но в ваших силах замедлить или приостановить прогрессирование заболевания, чтобы по-прежнему вести полноценный образ жизни – вполне реально. Главное вовремя распознать изменения в голеностопном суставе, поэтому выделяют несколько стадий развития болезни суставов:
- На первой стадии часто проявляется утренняя скованность в ногах. Она длится недолго и постепенно уходит. Кроме того в процессе сгибания/разгибания стопы слышно как сустав хрустит, а после длительной ходьбы возникает утомляемость, несущественный болевой симптом. На этом этапе даже рентгенограмма не покажет патологических процессов, но именно в этот период лечение поможет достигнуть наилучшего эффекта.
- На 2-й стадии уже имеющие симптомы усугубляются. Утренняя скованность в суставах длиться до получаса, может сопровождаться хромотой. Без боли и усталости человек может преодолеть расстояние менее одного километра. Если сделать рентгеновский снимок на данном этапе, то можно заметить разрастание костной ткани по краям суставной щели. Больной еще может справиться с болезнью сустава без операции, но на это потребуется долгое время.
- Игнорировать симптомы третьей стадии невозможно – они становятся очевидными. Постоянная боль при ходьбе, любом движении голеностопа и даже в состоянии покоя, невозможность засыпания без обезболивающих. Человек уже вынужден передвигаться с помощью костылей, а по внешнему виду составов четко заметна деформация и увеличение их объема. На данном этапе уже происходит постепенная атрофия мышц, присоединяются воспалительные процессы. На данном этапе консервативное лечение может только облегчить состояние больного, поэтому прибегают к хирургическому вмешательству.
- На четвертой стадии первичные симптомы утихают, но при этом человек уже не может ходить и совершать какие-либо движения суставом. Так как суставные поверхности костей уже срослись между собой, хрящевые ткани почти полностью разрушились, помочь в этой ситуации можно только хирургическим лечением.

Что приводит к развитию заболевания?
При артрозе у человека нарушается подвижность сустава, он постепенно разрушается. Но причины появления заболевания могут быть самыми разными:
- спортсмены подвергаются заболеванию из-за частого травмирования голеностопного сустава, выполнения бега и других упражнений в неподходящей, неправильной обуви;
- наличие приобретенных и врожденных патологий сустава, связок и мышц в этой области, а также патологии костных тканей;
- постоянное ношение неудобной обуви, в особенности с плоской подошвой, на высоком каблуке;
- постоянные переохлаждения ног;
- недолеченные травмы голеностоного сустава или некорректная реабилитация после вывихов, подвывихов, растяжений, переломов;
- повышенные нагрузки на сустав, особенно если они связаны с регулярной профессиональной деятельностью;
- избыточная масса тела также приводит к повышенной нагрузке на голеностоп;
-
из-за естественного старения организма хрящевые ткани постепенно истончаются, процессы регенерации замедляются, что в итоге приводит к прогрессированию патологий сустава.
Как диагностируют болезнь?
Дистрофическое заболевание суставов хоть и начинается с незначительных симптомов, требует своевременной диагностики. Помните, что тяжелые формы без адекватного лечения приводят к инвалидности, и они никогда не возникают внезапно, а на первых этапах еще есть шанс «заморозить» болезнь. Поэтому при первом подозрении не стоит тянуть, обратившись к терапевту, ревматологу.
Обычно врачи назначают рентгенографию, МРТ, УЗИ, а чтобы исключить другие болезни с похожими симптомами, берут анализ крови для определения уровня СОЭ, лейкоцитов, проводят ревматоидные пробы, тест на СРБ.
Какое проводят лечение?
Чтобы затормозить патологические процессы в суставе, требуется комплексное воздействие на проблему. В первую очередь нужно купировать боль и снять воспаление. Для этих целей назначаются нестероидные противовоспалительные препараты в виде таблеток, инъекций, мазей. Подбирать дозировку и лекарственную форму может только специалист, так как такие препараты нельзя принимать длительное время – возможны только определенные курсы.
Чтобы снять воспалительный процесс, облегчить болевой синдром часто назначают инъекции внутрь сустава с кортикостероидными гормонами с периодичностью один раз в 2 недели. А для восстановления хрящевой ткани, нормализации выработки синовиальной жидкости используются хондропротекторы длительными курсами.
Чтобы восстановить подвижность голеностопного сустава, используют комплекс мер – мануальную терапию, остеопатию, лечебную физкультуру и физиолечение (магнит, лазер, ультразвук, электрофорез, аппликации парафином, озокеритом). Также прибегают к иглоукалыванию, тейпированию и гирудотерапии.
Если наблюдается избыточная масса тела или причиной заболевания является ожирение, то нужно обязательно соблюдать диету. Снижение массы тела поможет облегчить состояние, уменьшить нагрузку на суставы и нормализовать обмен веществ. Поэтому из рациона исключается фастфуд, жареная и жирная пища, сладости. В рационе должны преобладать овощи, крупы, нежирное мясо, кисломолочные продукты.
Если врач обнаруживает 3-4 стадию, то назначается хирургическое вмешательство. Оно актуально в том случае, когда голеностоп уже деформирован, практически обездвижен и причиняет пациенту сильную боль. Причем возможно несколько типов операций:
- Удаление остатков хрящевой ткани с одновременной фиксацией кости в правильном положении, чтобы в итоге она срасталась. В этом случае удается полностью ликвидировать воспаление, болевой синдром, но при этом сустав полностью обездвижен.
- Иногда при 2 степени принимают временную меру – артроскопию. С помощью такой операции из суставной щели изымают кровяные сгустки, хрящевые куски. Такая процедура показана только молодым пациентам, и приводит только к снижению болевого синдрома.
-
В случае серьезных повреждений сочленение заменяют металлическим протезом.
Применение народного лечения
Так как дистрофическое заболевание суставов требует комплексного подхода, то в качестве дополнительной меры применяют нетрадиционную народную медицину. В основном это использование ванночек, компрессов с травами. Они не могут обратить патологические процессы вспять, но зато способны снять отечность, болезненность и воспаление без дополнительной лекарственной нагрузки на организм. Также можно применять всевозможные растирки, мази из натуральных компонентов или средства для внутреннего приема (для общего укрепления организма).

Лечебная физкультура и спорт
После того, как удалось снять симптомы боли и воспаления, либо если болезнь находится на ранней стадии, можно выполнять комплекс специальных упражнений. Лечебная физкультура не требует финансовых вложений, а при регулярном выполнении поможет сохранить подвижность сустава. Но при этом комплекс упражнений должен быть подобран таким образом, чтобы большая нагрузка шла на связки и мышцы, а сами суставы перегружать нельзя.
Так как с патологией голеностопного сустава часто сталкиваются спортсмены, которые пока не готовы уходить из спорта и снижать нагрузки, нужно пользоваться дополнительными мерами. Чтобы снизить нагрузку на сустав можно делать тейпирование голеностопа (соответственно вместе с другими методами лечения). Причем методика подойдет не только спортсменам, но и всем людям с проблемами суставов.
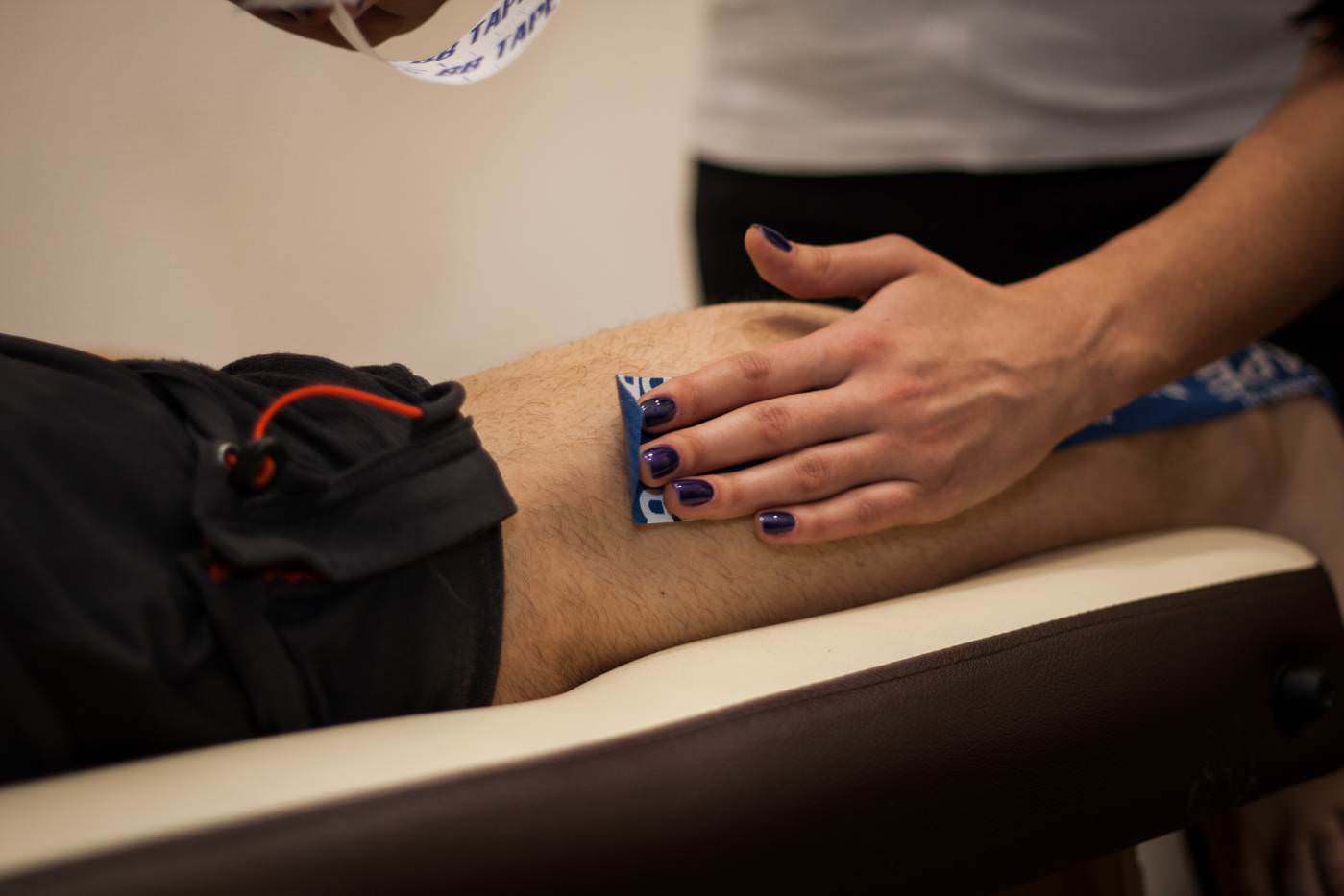
Как помогает тейпирование?
Использовать методику кинезиотейпирования можно даже в том случае, если у вас еще не проявились симптомы болезни, но идет постоянная интенсивная нагрузка на мышечно-связочный аппарат нижних конечностей. Это своеобразная профилактика, которая поможет избежать микротравмирования, в итоге приводящего к развитию хронических патологий. Чаще всего тейпирование рекомендуют делать бегунам, футболистам и другим спортсменам, у которых идет большая нагрузка на голеностоп.
По своей сути кинезио тейпы – это эластичные пластыри. Но они имеют другую структуру по сравнению с обычным лейкопластырем. Тейпы более эластичные, воздухопроницаемые, но при этом не отклеиваются от кожи даже под воздействием воды и пота. Купить кинезио тейпы из Ю.Кореи Вы можете на этой странице.
Поэтому при проведении тейпирования в области нанесения обеспечивается поддержка связок и мышц в правильном положении. Тейпы вместе с движением мышц растягиваются и сжимаются, за счет этого снимается часть нагрузки с голеностопа. Помимо этого тейпирование дает несколько важных преимуществ:
- Сустав продолжает двигаться и функционировать, а не полностью обездвиживается. Поэтому не происходит атрофии мышц, что особенно важно в период ремиссии.
- Тейпирование воздействует локально, без каких-либо лекарств. Поэтому может стать отличной альтернативой мазям, растиркам и прочим препаратам.
- Кожные покровы немного приподнимаются, за счет чего идет меньшее давление на воспаленный участок, освобождается межтканевое пространство и улучшается отток лимфы, кровообращение.
- Носить такие пластыри можно вплоть до 5-ти суток и потом вновь повторять процедуру. Поэтому обеспечивается длительное воздействие и надежная фиксация сустава.
- По своей текстуре тейпы мягкие, тонкие, воздухопроницаемые, поэтому кожа под ними не чешется, не появляется раздражение и аллергия.
- Надежность фиксации обеспечивается специальным клеем на основе медицинского акрила, поэтому ленты держатся даже в том случае, если будете принимать ванну или душ.
Поэтому кинезиотейпирование будет уместно как в случае профилактики, так и на ранних этапах заболевания. Относительно использования на 3-4 стадиях нужно консультироваться со специалистом.

Кинезиотейпирование – есть ли противопоказания?
Не рекомендуется применять тейпирование при нарушении целостности кожных покровов в области голеностопа либо при наличии кожных заболеваний. Кроме того не рекомендуется процедура при повышенной температуре, при острой фазе инфекционных заболеваний, проблемах с сосудами. Учитывайте, что под тейпы нельзя наносить растирки, мази, крема, делать одновременно с тейпированием любые тепловые процедуры.
Как выбрать методику и схему тейпирования?
На самом деле процедура достаточно простая, но нужно знать расположение мышц, костей, суставов и лимфоузлов в области нанесения. Это необходимо для того, чтобы зафиксировать сустав в физиологически правильном положении. Если ленты нанесены неправильно, то они не только не подействуют, но могут еще и нанести вред. Поэтому при проведении процедуры на голеностопном сочленении нужно учитывать несколько нюансов:
- Во время процедуры стопа располагается перпендикулярно к полу, но при этом на нее не должна идти нагрузка.
- В месте фиксации тейпа нужно очистить кожу от волосяного покрова.
- Наложение лент нужно делать без усилий, так как это может привести к передавливанию области сустава.
- Если после процедуры кожа в области сустава стала бледной, увеличился болевой синдром, появилась дрожь в ногах, нужно немедленно удалить ленты.
Лучше всего доверить хотя бы первую процедуру специалисту. Он проведет ее с учетом индивидуальных особенностей, покажет, как правильно накладывать ленты и снимать их. Если собираетесь делать самостоятельно, то предварительно нужно изучить анатомию в области болезненных суставов.
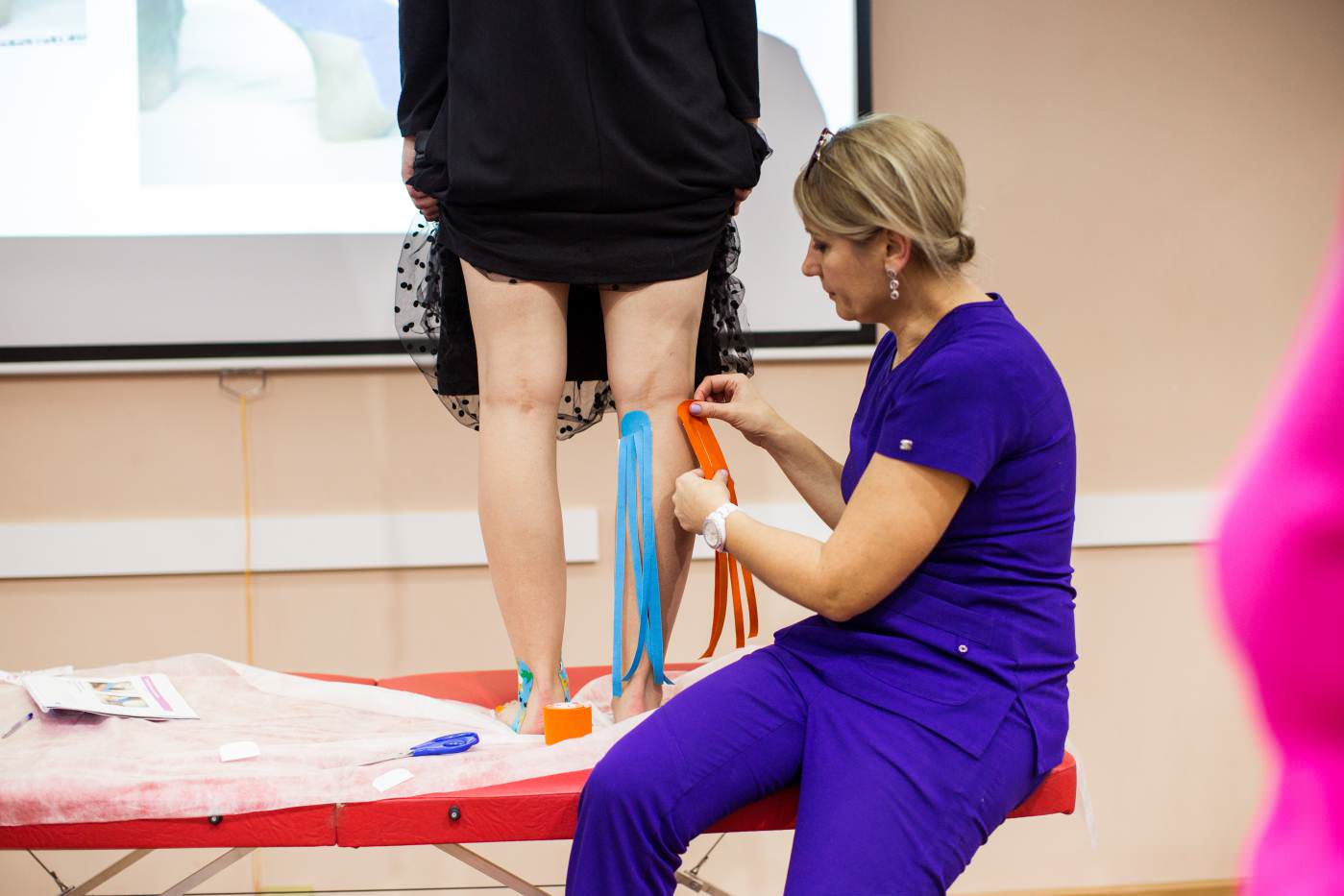
Схема нанесения
Для процедуры потребуются 3 прямых широких тейпа. Основание 1-й полоски крепится с внешней стороны голени без натяжения. Далее ведите ленту вокруг пятки, зафиксировав второй якорь в области косточки с внутренней стороны. 2-й тейп крепится сзади ступни. Начать нужно с середины внутренней части ступни и вести до зоны под пяткой. 3-й тейп фиксируем таким же образом как второй, только начинаем с внешней стороны ступни. По окончании необходимо аккуратно растереть поверхность тейп-лент, чтобы активировать клеевой слой и улучшить его сцепление с кожей.
Как выбирать тейпы?
Для проведения тейпирования при различных патологиях суставов понадобятся кинезиотейпы от проверенных производителей. Так как только сертифицированная продукция брендов обладает нужной эластичностью, оказывает физиологическое воздействие и не вызывает раздражения. Большинству людей с заболеваниями суставов подойдут классические тейп-ленты. Но если проблема с суставами возникает в пожилом возрасте, стоит обратить внимание на изделия для чувствительной кожи. Такие тейпы тоньше и обеспечивают более мягкую фиксацию, что особенно важно, когда кожа с возрастом потеряла эластичность. Расцветка при этом не имеет значения – это никак не влияет на эффективность процедуры, а больше эстетическая составляющая и дело вкуса.
В интернет-магазине АтлетикМед вы найдете качественную продукцию от проверенных брендов, которую можно использовать людям любого возраста для облегчения состояния при заболеваниях суставов. Если сомневаетесь в выборе изделий, обратитесь за консультацией к нашим специалистам. Мы поможем выбрать подходящую продукция и оформим заказ с доставкой по Москве и в другие регионы.
Профилактика заболеваний суставов
Уже после 35 лет у любого человека может развиваться артроз. Поэтому при наличии наследственных факторов, больших нагрузок на суставы и прочих негативных воздействий стоит проводить профилактику. Очень важно сохранить подвижность суставов, поэтому стоит постоянно делать укрепляющие упражнения, заниматься плаваньем. Кроме того обратите внимание на обувь – она должна быть удобной, подходить по размеру (в случае тренировок лучше подбирать специализированную обувь). Ну и конечно, нужно следить за весом, чтобы не допустить появления лишних килограммов, и соответственно большей нагрузки на суставы.
Купить качественные кинезио тейпы для голеностопа >>>
Читать другие интересные статьи по теме >>>
Материал данной статьи является собственностью ООО "Юниспорт", копирование запрещено.